Глава 6.9 - Семейство и Род. Часть 2.
Род - Proteus
Типовой вид P. Vulgaris.
Протей впервые был выделен Хаузером в 1885 году. Это грамм отрицательные палочки. В мазках располагаются парно или цепочками, спор и капсул не образуют, подвижны. Капсул не имеют факультативные анаэробы. Хорошо растет на обычных питательных средах. На МПА образует два вида колоний : в Н - форме колонии имеют вид " роения ". Это типичная форма роста ( сплошной рост ), которая сопровождается неприятным гнилостным запахом. При неблагоприятных условиях ( наличие в среде фенола, желчных солей ) образует
О - формы колонии, с ровными краями. Пигментов не образуют. При росте на жидких средах дают равномерное помутнение.
Антигенная структура. У протеев выделяют О - , Н - и К - антигены. Соматический О - антиген термостабилен, Н - антиген - термолабилен. Род Proteus состоит из 5 видов, Pr. vulgaris, Pr. mirabilis, Pr. morgani ( 66 сероваров ), Pr. rettgeri ( 45 сероваров ), Pr. inconstans ( 156 сероваров ). Некоторые из них относят к патогенным бактериям, хотя протей считается условно - патогенным микроорганизмом.
Резистентность. Во внешней среде протеи довольно устойчивы. При 60 ° С сохраняются около часа. Низкие температуры переносят хорошо. Устойчивы к действию дезрастворов.
Патогенез поражений. Важным фактором патогенности протея является способность к образованию уреазы. Бактерии разлагают мочевину в качестве источника энергии, конечные продукты метаболизма ( хлорид аммония ) вызывают местное восполнение и способствуют образованию камней и застою мочи.
" Роящиеся " бактерии способны к адгезии и паренхиме почечной ткани и эпителию мочевого пузыря. Эти бактерии характеризуются повышенным образованием уреазы и гемолизинов. На кровяном агаре гемолитическая активность проявляется через 48 часов.
При снижении защитных сил организма протеи вызывают у человека циститы, энтероколиты, восполнение среднего уха, сепсис, послеоперационное нагноение ран и.т.д. Иммунитет после перенесённых заболеваний непродолжительный.
Лабораторные методы диагностики такие же, как и при других кишечных инфекциях. Индефикация протеев самая простая во всем семействе Enterobacteriaceae. Их легко распознать по способности давать вид " роения " и по гнилостному запаху.
Профилактика протейных заболеваний сводится к соблюдению санитарно - гигиенических правил : защита воды и продуктов питания от загрязнения испражнениями и гнойными выделениями.
Род - Klebsiella
Капсульные бактерии обнаруживаются в слизи зева и носа, выделениях дыхательных путей, кишечнике человека.
Морфологические и культуральные свойства.
Клебсиеллы толстые, короткие палочки с закругленными концами, неподвижные, спор не образуют. В мазках располагаются одиночно, попарно, реже - короткими цепочками. Грамм отрицательный.
Факультативные анаэробы. Хорошо растут на простых питательных средах. На твердых средах образуют мутные, слизистые колонии, в бульоне отличается интенсивное помутнение, плёнка на поверхности жидкой среды или пристеночное кольцо. На средах Эндо и Плоскирева клебсиеллы образуют колонии с металлическим блеском.
Резистентность. Клебсиеллы - это сравнительно устойчивые бактерии. При комнатной температуре могут сохраняться месяцами, при нагревании до 65 ° С погибают через 1 час. Чувствителены к действию дезрастворов.
Антигенная структура. В клебсиеллах содержатся К - антигены, О - соматические и деградированный, О - антиген ( R - антиген ). Клебсиеллы классифицируются по капсульному антигену, поэтому реакции агглютинации ставят, используя капсульные бактерии. В популяциях клебсиелл, которые содержат К - и О - антигены, имеются серовары.
Патогенез поражений. Вирулентность клебсиелл связана с наличием у них капсул, способностью вырабатывать эндотоксин. Бактерии, которые утратили способность к капсулообразованию, становятся непатогенными.
Клинические проявления.
Наиболее известные поражения вызывает К. pneumoniae, как правило, у лиц с поражениями дыхательных путей. Клебсиеллы пневмонии вызывают у человека воспаление легких, а также бронхиты и бронхопневмонии. Пневмония характеризуется поражением одной и нескольких долей легкого. Иногда возбудители пневмонии вызывают менингит, цистит; у детей - септицемию и другие заболевания.
К. pneumoniae, подвид ozaenae - является возбудителем хронических заболеваний дыхательного тракта. Поражают гортань, трахею, вызывают атрофию придаточных полостей и носовых раковин, выделение вязкого секрета, подсыхающего с образованием плотных корок, затрудняющих дыхание и издающих зловонный запах, известного как озена.
Удаление корок вызывает кровотечение. Заболевание может приводить к потере обоняния.
К. pneumoniae, подвид rhinoscleromatis - у человека вызывает хронический гранулематозный процесс в слизистой оболочки носа, глотки, гортани, трахеи, бронхов. Заболевание характеризуется хроническим течением, клиническая картина поражений развивается очень медленно - от 3 до 5 лет.
Риносклерома - малоконтагиозная болезнь. В первой стадии заболевания появляется сухость в носу, кашель. На слизистой оболочке носоглотки обнаруживают плотные беловатые узелки, покрытые мокротой, из которой можно высеять возбудителя. Во второй стадии заболевания у больных отмечается нарушение дыхания, в верхних дыхательных путях образуются множественные инфильтраты, покрытые корками. Состояние больных ухудшается, так как дыхательные пути забиты корками и очень сужены. В таких случаях возможен летальный исход.
Схема выделения возбудителей, заболеваний, вызываемых условно - патогенными энтеробактериями
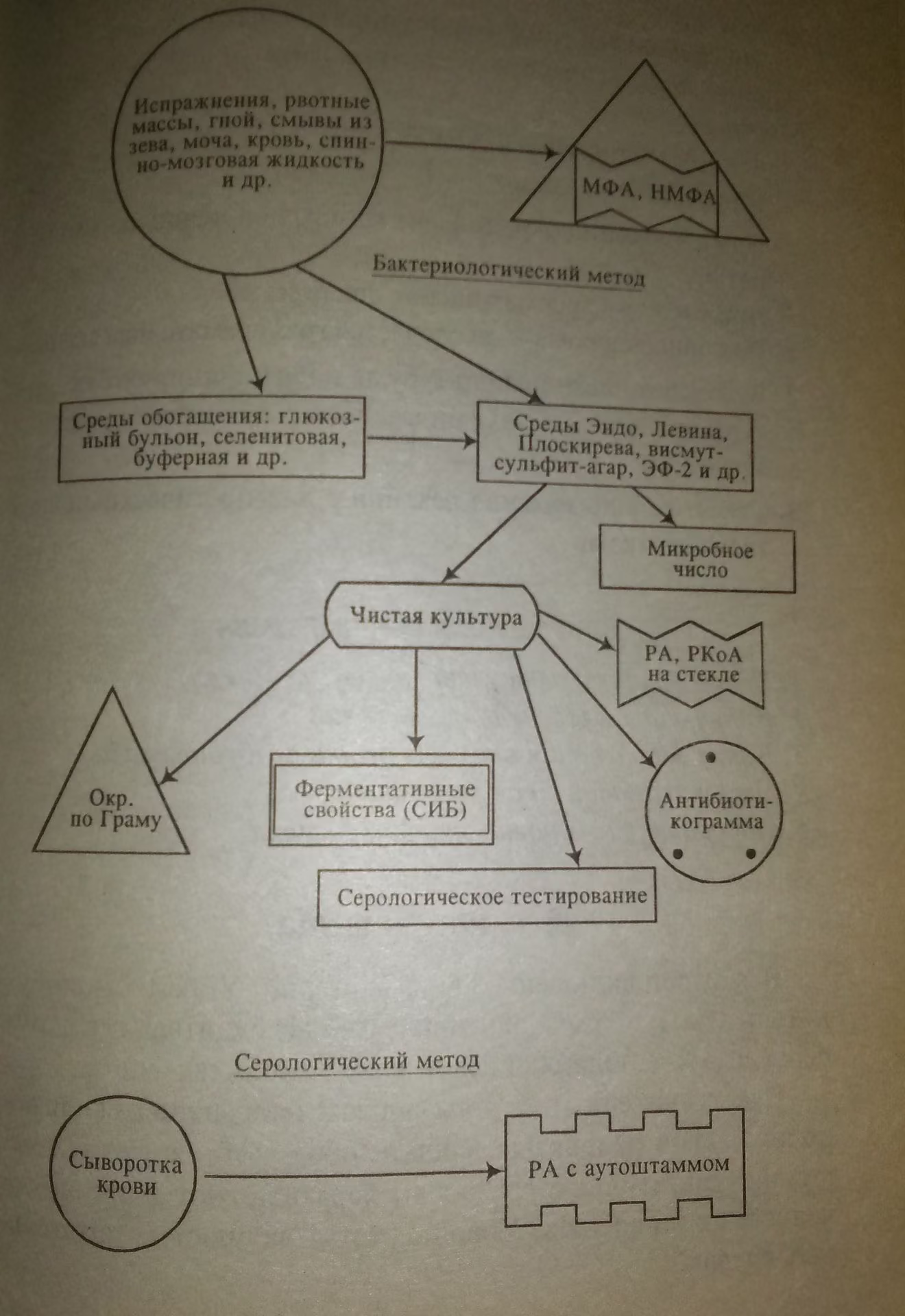
После перенесения заболеваний, вызванных клебсиеллами, у человека остаётся недлительный, слабонапряженный иммунитет.
Профилактика этих заболеваний сводится к выявлению больных людей, лечению их антибиотиками и химиопрепаратами.
Лабораторная диагностика.
1. Микроскопирование.
При пневмонии окрашивают мазки, полученные из мокроты.
При озене - просматривают слизь из носа.
При риносклерома - исследуется гранулематозная ткань.
2. Выделяют чистую культуру и индентифицируют её по культуральным, биохимическим и серологическим признакам.
3. Ставят серологические реакции с диагностическими антисыворотками.
Род - Yersinia
В этот род включены 3 вида бактерий :
Y. pestis - возбудитель чумы ;
Y. pseudotuberculosis - возбудитель псевдотуберкулеза и
Y. enterocolitica - возбудитель персиноза.
Представители этого рода являются подвижными или неподвижными палочками, спор не образуют, капсул не имеют, факультативные анаэробы, паразитируют в организме человека и животных. Хорошо растут на простых питательных средах.
Типовой вид Y. pestis - возбудитель чумы.
Морфологические и культуральные свойства.
Чумная бактерия неподвижна, спор и капсул не образует. Молодые колонии имеют неровные края ( " кружевной платочек " ), зрелые колонии - неровные края в виде " ромашки ". На скошенном агаре через 48 часов при 28° С образуют серовато - белый налет, вырастающий в среду. На бульоне через 48 часов образуют пленку на поверхности и хлопьевидный осадок.
Y. enterocolitica на плотных средах образуют мелкие, блестящие, голубоватые колонии. На среде Эндо они имеют розоватый оттенок. На жидких средах образуют равномерное помутнение.
Y. pseudotuberculosis образуют бесцветные колонии на среде Эндо. Часто колонии выпуклые, бугристые и по внешнему виду могут напоминать колонии Y. pestis.
Opt - температура роста для персиний 28 ° С, рH - 5,0 - 8,0.
Антигенная структура. Все виды персиний имеют О - антиген ( эндотоксин ), который является очень токсичным для животных и человека. Методом преципитации в агаре у возбудителя чумы обнаружены антигены, общие с псевдотуберкулезными, кишечнотифозными, дизентерийный бактериями.
Резистентность.
Возбудитель чумы очень устойчив к низким температурам, на предметах и одежде может сохранять свою жизнеспособность до 6 месяцев, в воде и мокроте - 10 - 30 суток, в молоке - до 3 месяцев. Возбудитель чумы очень чувствителен к высыханию и действию высоких температур, при кипячении гибнет через 1 минуту, под действием 5 % раствора фенола через 5 - 10 минут, 5 % раствора лизола - через 2 - 10 минут.
Эпидемиология. Для всех персиний основными хозяевами являются животные, вторичным - человек.
Y. pestis - чума - человеку передается через укусы блох, а также контактным, алиментарным или воздушно - капельным путями.
Эпидемии чумы известны с древнейших времен. Это заболевание приводило к гибели миллионов людей. В 14 -15 вв. пандемия чумы унесла около 60 млн жизней. В 1894 году в Гонконге началась 3 - я пандемия чумы, которая продолжалась 20 лет и унесла 10 млн жизней.
Последние вспышки были зарегистрированы в Индии ( 90 - е гг. 20 веке ).
Y. Enterocolitica - вызывают у человека инфекции, сопровождающиеся энтеритом, диареей, псевдоаппендицитом. Главный симптом заболевания - гастроэнтерит. Этот возбудитель в природе распространён повсеместно выделяется от различных животных. Подъём заболеваемости персиниозами отмечают в осенне - зимний период. Большинство случаев заражения связаны с употреблением недостаточно проварённого мяса свинины.
Y. pseudotuberculosis - вызывает у человека брыжеечный аденит, а у диких и домашних животных системные поражения. Заражение человека происходит от инфицированного животного путем, общим для большинства кишечных инфекций. Природный резервуар возбудителя - домашние животные и птицы, а также олени, грызуны.
Патогенез. Y. pestis внедряется в организм в место укуса блохи ; блохи инфицируются бактериями, питаясь кровью больных животных. При легочной форме бактерий чумы передаются воздушно-капельным путём с мокротой при кашле больного человека. В зависимости от места локализации возбудителя, иммунного статуса организма, вирулентности микроба может наблюдаться кожаная, бубонная, кишечная, первично - лёгочная, вторично - легочная форма чумы.
Y. Enterocolitica - вызывает энтероколит с диареей, лихорадкой и болями в животе. Вирулентность этого возбудителя связана с адгезивными и инвазивными свойствами, а также выделением энтеротоксина, аналогичного термостабильным токсинам Е. coli. Y. Enterocolitica проникают в слизистую оболочку тонкой кишки, там усиленно размножаются и попадают в брыжеечные лимфатические узлы.
Клинические проявления. Чума начинается внезапно. Инкубационный период от 2 до 6 дней. Продромальный период отсутствует : появляется озноб, сильная головная боль и головокружение ; лицо становится бледным, с синюшным оттенком и выражением страдания ( ужаса ) - facies pestica. Каждой форме чумы присущи специфические клинические проявления. Наиболее часто, попав в лимфатический узел, возбудитель вызывает в нём серозно - геморрагическое воспаление, при этом формируется болезненный бубон. Кишечная чума проявляется диареей с обильным выделением крови и слизи. Обычно заканчивается летальным исходом.
Иерсинеоз характеризуется диареей с имитацией приступа аппендицита. Иногда кишечная инфекция может трансформироваться в септицемию с поражением внутренних органов, которые возникают через 2 недели от начала болезни.
Y. pseudotuberculosis - вызывает энтероколиты и воспаление брыжеечных лимфатических узлов.
Иммунитет. После перенесения чумы у человека вырабатывается стойкий иммунитет. Древние люди догадывались об этом, и переболевших людей привыкли привлекали для ухода за больными для захоронения трупов. Иммунитет обусловлен фагоцитарной активностью клеток лимфоидно - макрофагальной системы.
Профилактика
1. Ранняя диагностика чумы.
2. Немедленная изоляция больных, госпитализация и установление карантина.
3. Проведение в очагах тщательной дезинсекции и дератизации.
4. Индивидуальная защита медицинского персонала, профилактическое введение стрептомицина и вакцинация.
Схема выделения возбудителя чумы.
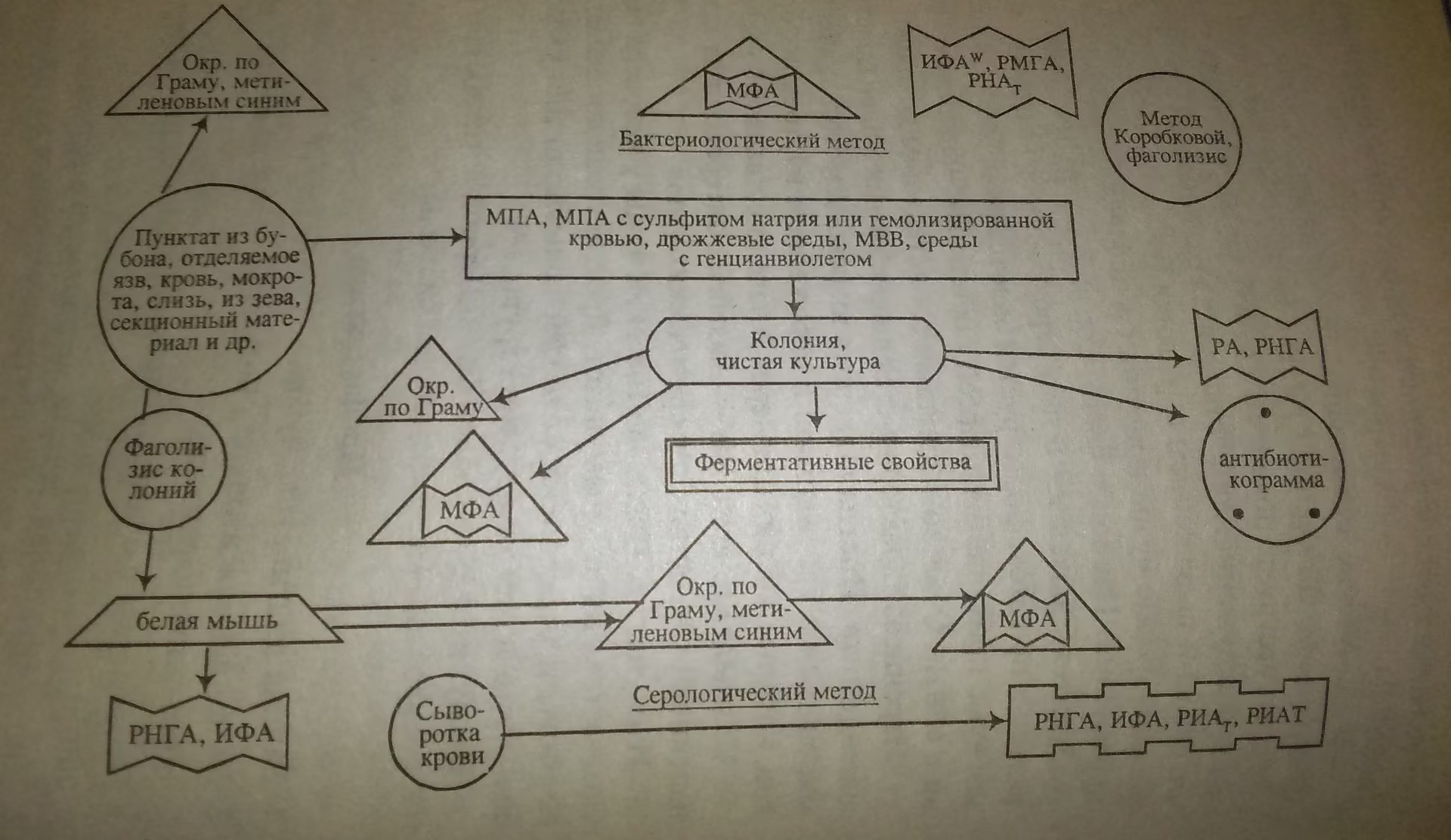
5. Выполнение международных конвенций по профилактике чумы.
Специфическая профилактика проводится путем введения человеку живой вакцины EV. Её выпускают в сухом виде, вводят подкожно, внутрикожно, накожно однократно или двукратно. Такой иммунитет сохраняется до года. В зависимости от эпидемиологической обстановки проводится ревакцинация через 6 - 12 месяцев. В последние годы заболеваемость чумой снизилась, хотя в ранее эпидемических районах отмечается некоторая активизация природных очагов.

